Sàng lọc bệnh gen lặn là phương pháp vô cùng hiệu quả để sàng lọc các gen đột biến, có nguy cơ gây ra các bệnh di truyền. Trên cơ sở đó cha mẹ sẽ được tư vấn phương hướng chăm sóc, can thiệp để có cơ hội sinh con khỏe mạnh, phát triển bình thường.
1. Tổng quan
Đa số các gen trong cơ thể người đều có 2 bản sao, nằm ở các vị trí tương ứng trên hai nhiễm sắc thể (NST) tương đồng, trong đó một alen có nguồn gốc từ bố, và một alen có nguồn gốc từ mẹ.
Bệnh di truyền lặn được chia thành 2 nhóm: là bệnh di truyền lặn trên NST thường và bệnh di truyền lặn liên kết nhiễm sắc thể giới tính X.
Bệnh di truyền lặn trên NST thường
Bệnh di truyền lặn trên NST thường là các rối loạn di truyền gây ra do đột biến gen nằm trên NST thường, bệnh chỉ biểu hiện triệu chứng khi cá thể mang cả hai alen đột biến hoặc mất chức năng.
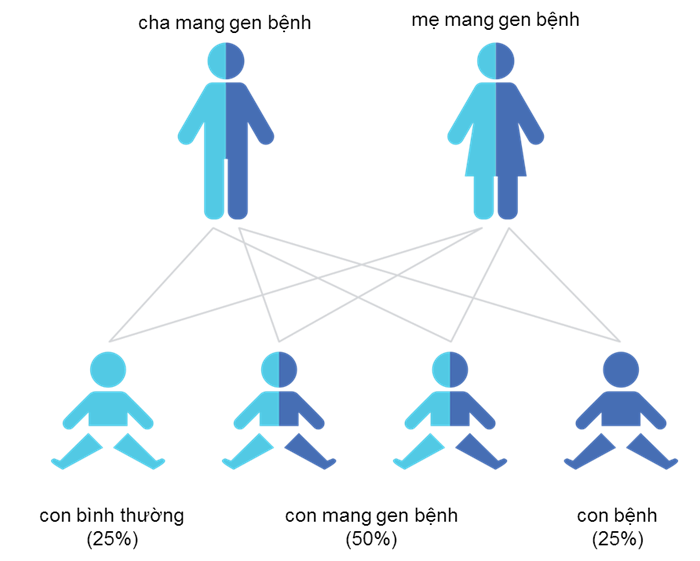
Người mang gen là những người có 1 alen bình thường và một alen đột biến, thường không có biểu hiện lâm sàng. Tuy nhiên, người mang gen có nguy cơ truyền bệnh cho thế hệ sau, khi cặp vợ chồng là những người mang gen của cùng một bệnh di truyền lặn, mỗi lần mang thai, đứa trẻ sẽ có:
- 25% khả năng thừa hưởng hai alen bình thường từ bố mẹ, trong trường hợp này thai khỏe mạnh, không có nguy cơ trở thành người bệnh/người mang gen.
- 50% khả năng đứa trẻ sẽ thừa hưởng một alen bình thường và một alen đột biến, trường hợp này đứa trẻ sẽ trở thành người mang gen, không có biểu hiện bệnh.
- 25% khả năng đứa trẻ sẽ thừa hưởng hai alen đột biến, sẽ trở thành người bệnh, có biểu hiện lâm sàng.
Bệnh di truyền lặn liên kết nhiễm sắc thể giới tính X
Bệnh di truyền lặn liên kết nhiễm sắc thể giới tính X là bệnh di truyền gây ra do đột biến gen nằm trên NST X, không có alen tương ứng trên NST Y. Vì vậy, đối với nữ giới, cần có 2 alen đột biến mới biểu hiện bệnh, còn đối với nam giới chỉ cần 1 alen đột biến đã biểu hiện bệnh.
Nếu mẹ là người lành mang gen bệnh liên kết với NST X và người bố hoàn toàn khỏe mạnh, thì con trai sẽ có 50% khả năng bị bệnh và 50% hoàn toàn bình thường, trong khi đó con gái sẽ có 50% khả năng mang gen bệnh và 50% hoàn toàn bình thường.

Hiện nay, ước tính có khoảng 1300 bệnh di truyền lặn đã được xác định, ảnh hưởng đến khoảng 3/1000 trẻ sinh sống. Khoảng 1% – 2% các cặp vợ chồng trong độ tuổi sinh sản có nguy cơ sinh con mắc bệnh di truyền lặn.
2. Một số bệnh gen lặn có tỷ lệ người mang gen cao ở Việt Nam
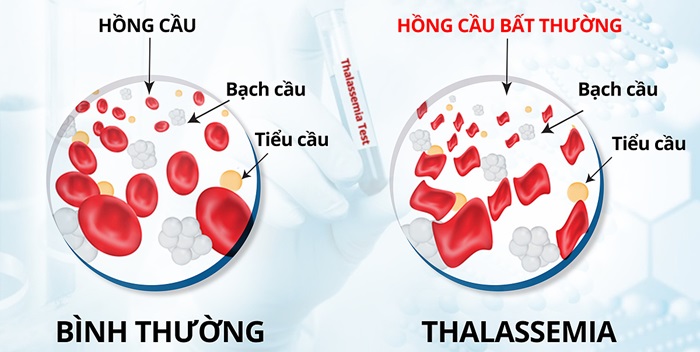
2.1. Thalassemia
Thalassemia là bệnh thiếu máu tan máu bẩm sinh do đột biến gen α Globin/ β Globin gây giảm hoặc mất khả năng tổng hợp chuỗi α globin/ β Globin. Đây là bệnh di truyền lặn có tỷ lệ người mang gen cao nhất tại Việt Nam, ước tính khoảng 13,8% dân số Việt Nam mang gen, mỗi năm có 8.000 trẻ em sinh ra bị bệnh Thalassemia, trong đó có khoảng 2.000 trẻ mắc Thalassemia thể nặng và khoảng 800 trẻ không thể ra đời do phù thai.
Thalassemia được chia thành hai thể là α Thalassemia và β Thalassemia, tùy theo loại Globin bị thiếu hụt. Biểu hiện lâm sàng của Thalassemia thay đổi theo từng thể bệnh, và loại đột biến gen. Người mang gen bệnh Thalassemia thường không có biểu hiện thiếu máu rõ ràng, nhưng khi kết hôn với người mang gen giống mình, những người này có nguy cơ sinh con mắc Thalassemia thể nặng.
α Thalassemia thể nặng và β Thalassemia thể nặng có biểu hiện lâm sàng rất nặng nề. Thể nặng nhất của α Thalassemia là Hb Bart, do mất hoàn toàn khả năng tổng hợp chuỗi α Globin có thể gây phù thai, suy tim, thiếu máu kéo dài và tử vong ngay trong giai đoạn thai.
β Thalassemia thể nặng gây thiếu máu nặng, phụ thuộc truyền máu khởi phát sớm (từ 6-24 tháng tuổi), gan lách to, chậm phát triển thể chất, biến dạng xương, nếu không được truyền máu và thải sắt trẻ sẽ tử vong vì biến chứng suy tim và quá tải sắt.
2.2. Phenylketon niệu
Phenylketon niệu là bệnh di truyền lặn trên NST thường, do đột biến gen PAH, dẫn tới thiếu hụt enzym phenylalanine hydroxylase, gây rối loạn quá trình chuyển hóa Phenylalanin thành Tyrosin, dẫn tới thiếu hụt Tyrosin và dư thừa Phenylalanin. Tỷ lệ người mang gen bệnh Phenylketon niệu ở người Việt Nam ước tính khoảng 2,5%.
Nếu được phát hiện sớm và điều trị kịp thời, trẻ mắc bệnh Phenylketon niệu có thể phát triển bình thường. Tuy nhiên, nếu không được điều trị, Phenylketon niệu có thể dẫn tới các biểu hiện: chậm phát triển trí tuệ, rối loạn tâm thần, giảm sắc tố mắt và tóc, mồ hôi và nước tiểu có mùi hôi.
2.3. Vàng da ứ mật do thiếu hụt Citrin
Vàng da ứ mật do thiếu hụt Citrin là bệnh di truyền lặn trên NST thường do đột biến gen SLC25A13, gây thiếu hụt Citrin – protein đóng vai trò thiết yếu trong quá trình tổng hợp ure và kênh vận chuyển aspartate-malate. Tỷ lệ người mang gen bệnh thiếu hụt Citrin ở Việt Nam ước tính khoảng 1/31.
Bệnh gồm 3 thể lâm sàng: vàng da ứ mật ở trẻ sơ sinh (NICCD); Không phát triển và rối loạn lipid máu do thiếu citrin ở trẻ lớn (FTTDCD) và tăng citrullin máu type II ở người lớn (CTLN2).
- NICCD: Thể này biểu hiện rất sớm, khoảng 1 – 4 tháng tuổi với các biểu hiện nhẹ cân, chậm tăng trưởng, vàng da ứ mật, tiêu chảy kéo dài, gan nhiễm mỡ, suy gan gây giảm protein máu, giảm các yếu tố đông máu, thiếu máu tán huyết và /hoặc hạ đường huyết.
- FTTDCD: Thể này khởi phát ở trẻ sau 1 tuổi với các biểu hiện chậm tăng trưởng, hạ đường huyết, viêm tụy, mệt mỏi, chán ăn, tăng lipid máu.
- CTLN2: Thể CTLN2 thường có những đợt bùng phát cấp tính ở người lớn với biểu hiện tăng amoniac máu, suy gan kèm các triệu chứng thần kinh bất thường như rối loạn tâm thần, hoang tưởng ảo giác, kích thích, lú lẫn, run, co giật…Bệnh nhân CTLN2 có nguy cơ tử vong cao do phù não và suy gan không hồi phục, đa số có chỉ định ghép gan.
Bệnh không có phương pháp điều trị triệt để, chủ yếu là điều trị hỗ trợ, kiểm soát amoniac máu và ghép gan khi có suy gan mất bù.
2.4. Bệnh Pompe
Bệnh Pompe, còn gọi là bệnh rối loạn dự trữ Glycogen loại II, là bệnh lý di truyền lặn trên NST thường, gây ra do đột biến gen GAA nằm trên NST 17. Gen GAA có vai trò mã hóa enzyme acid alpha-glucosidase (GAA), có chức năng phân hủy Glycogen thành Glucose trong tiêu thể. Đột biến gen GAA gây thiếu hụt enzym alpha glucosidase, khiến việc phân hủy glycogen trong tiêu thể thành glucose không thể thực hiện dẫn tới sự tích tụ glycogen trong tế bào, phá hủy các mô cơ quan trong cơ thể đặc biệt mà cơ vân và cơ tim. Tỷ lệ người mang gen bệnh Pompe ở Việt Nam ước tính khoảng 1/52.
Pompe được chia làm 2 thể bệnh chính: khởi phát sớm (trẻ thường chết năm đầu sau sinh do biến chứng tim mạch và hô hấp); khởi phát muộn (có thể biểu hiện yếu cơ, suy hô hấp và tử vong khi trẻ 10 tuổi – trưởng thành).
Hiện nay, chưa có phương pháp điều trị khỏi bệnh Pompe, liệu phát enzyme thay thế là phương pháp điều trị duy nhất để duy trì sự sống cho bệnh nhân. Tuy nhiên, đây là phương pháp điều trị tốn kém, trung bình khoảng 2 tỷ/năm/1 bệnh nhân, vượt quá khả năng chi trả của hầu hết dân số Việt Nam.
2.5. Bệnh Wilson
Wilson là bệnh rối loạn chuyển hóa đồng, di truyền gen lặn trên nhiễm sắc thể thường, do đột biến gen ATP7B trên nhánh dài NST 13 gây ra. Gen ATP7B có chức năng mã hóa protein copper-transporting ATPase 2, gây giảm khả năng vận chuyển đồng qua màng tế bào, giảm đào thải đồng qua dịch mật; dẫn tới ứ đọng đồng ở các mô cơ quan trong cơ thể như gan, não, mắt, thận. Tỷ lệ người mang gen bệnh Wilson ở Việt Nam là 1/110.
Các biểu hiện của bệnh Wilson gồm: bất thường ở gan như xơ gan, suy gan; bất thường thần kinh như khó nói, động tác bất thường, rối loạn cơ tròn; bất thường ở mắt, tim, thận,…
Bệnh không có phương pháp điều trị khỏi, chủ yếu là điều trị hỗ trợ bằng thuốc tăng thải đồng, hạn chế thức ăn có lượng đồng cao và ghép gan khi có suy gan.

3. Sàng lọc người mang gen
- Xét nghiệm sàng lọc người mang gen là xét nghiệm di truyền nhằm phát hiện liệu cặp vợ chồng có phải người mang gen bệnh di truyền lặn không, và có nguy cơ di truyền bệnh cho con không; từ đó đưa ra phương án tư vấn phù hợp nhằm tránh sinh con mắc bệnh.
- Đối tượng sàng lọc: Đối tượng cần sàng lọc là tất cả các cặp vợ chồng có ý định sinh con. Để tiết kiệm chi phí, có thể xét nghiệm trước cho người vợ, và xét nghiệm cho chồng khi người vợ có kết quả sàng lọc dương tính; hoặc có thể sàng lọc đồng thời cho cả hai vợ chồng.
- Thời điểm sàng lọc: Thời điểm sàng lọc có thể tiến hành trước hôn nhân, trước mang thai hoặc trong quá trình mang thai. Trong đó sàng lọc trước hôn nhân và trước mang thai cho thấy ưu điểm vượt trội hơn do có khả năng chủ động phòng tránh việc sinh con mắc bệnh, đồng thời bệnh nhân có thể có nhiều lựa chọn hơn, như tránh kết hôn giữa hai người mang gen, tiến hành chẩn đoán tiền làm tổ hoặc chẩn đoán trước sinh.
- Kỹ thuật xét nghiệm: Kỹ thuật xét nghiệm được áp dụng trong sàng lọc bệnh gen lặn là giải trình tự gen thế hệ mới (NGS), kỹ thuật này cho phép khảo sát đồng thời nhiều gen trong một lần xét nghiệm, giúp giảm giá thành và tiết kiệm thời gian. Ngoài ra, đối với các đột biến mất đoạn, có thể phối hợp thêm Gap-PCR, MLPA,… để sàng lọc
- Phạm vi sàng lọc: Hiện nay, có nhiều xét nghiệm sàng lọc bệnh gen lặn khác nhau với phạm vi sàng lọc khác nhau: xét nghiệm sàng lọc đích (targeted screening) chỉ tập trung sàng lọc một số bệnh gen lặn có tỷ lệ người mang gen cao theo từng quốc gia và chủng tộc, các gói mở rộng khảo sát cùng lúc nhiều bệnh gen lặn khác nhau, bao gồm cả các bệnh có tỷ lệ mang gen cao và các bệnh hiếm gặp hơn.

4. Tư vấn kết quả
4.1. Bệnh di truyền lặn trên NST thường
Nếu vợ hoặc chồng có kết quả sàng lọc âm tính với bệnh gen lặn, thì không cần sàng lọc cho người còn lại.
Nếu vợ hoặc chồng là người mang gen, cần xét nghiệm sàng lọc cho người còn lại và được tư vấn di truyền bởi bác sĩ chuyên khoa.
– Nếu người còn lại có kết quả sàng lọc âm tính: Mỗi lần mang thai, cặp vợ chồng này có 50% khả năng sinh con mang gen và 50% khả năng sinh con bình thường, không có nguy cơ sinh con bị bệnh, do đó không cần can thiệp gì thêm.
– Cả hai vợ chồng đều là người mang gen của cùng một bệnh di truyền lặn: trường hợp này mỗi lần mang thai cặp vợ chồng có 25% khả năng sinh con mắc bệnh, 50% sinh con mang gen giống bố hoặc mẹ, và 25% khả năng sinh con bình thường. Trong trường hợp này, khuyến cáo cần tiến hành IVF và xét nghiệm tiền làm tổ PGT-M hoặc chẩn đoán trước sinh khi mang thai để tránh sinh con mắc bệnh gen lặn.
4.2. Bệnh di truyền liên kết nhiễm sắc thể giới tính X
Nếu vợ có kết quả sàng lọc âm tính, và người chồng không có biểu hiện bệnh thì không cần can thiệp gì thêm.
Nếu vợ là người mang gen, chồng không có biểu hiện bệnh: trong trường hợp này, nếu mang thai con gái, con gái có 50% khả năng mang gen giống mẹ, 50% khả năng hoàn toàn bình thường. Nếu sinh con trai, con trai có 50% khả năng bị bệnh và 50% khả năng hoàn toàn bình thường. Trong trường hợp này, khuyến cáo cần tiến hành IVF và xét nghiệm tiền làm tổ PGT-M, hoặc chẩn đoán trước sinh khi mang thai để tránh sinh con mắc bệnh gen lặn.
Nếu có bất cứ thắc mắc nào cần tư vấn và giải đáp liên quan đến sàng lọc bệnh gen lặn cần được Bác sĩ Phương Hoa hỗ trợ, vui lòng liên hệ tại đây.

Bác sĩ Phương Hoa
Chuyên gia di truyền y học
Liên hệ với bác sĩ
Website này được xây dựng với mong muốn lan tỏa những thông tin hữu ích trong lĩnh vực di truyền học, trở thành kênh kết nối chuyên môn giữa các bác sĩ, chuyên gia y tế nhằm mang lại sự hỗ trợ tốt nhất cho người bệnh.