Theo thông tin của Tổ chức Y tế Thế giới (WHO) mỗi năm trung bình thế giới có khoảng 8 triệu trẻ em mắc dị tật bẩm sinh. Tuy nhiên chúng ta hoàn toàn có thể phòng tránh được những hệ lụy nặng nề của dị tật với trẻ bằng các biện pháp sàng lọc sơ sinh ngay sau khi trẻ được sinh ra.
1. Sàng lọc sơ sinh là gì?
Xét nghiệm sàng lọc sơ sinh là các xét nghiệm được khuyến cáo thực hiện thường quy ở tất cả trẻ sơ sinh nhằm sàng lọc sớm các rối loạn nội tiết và chuyển hóa ảnh hưởng đến sức khỏe, sự phát triển thể chất và tâm thần của trẻ. Từ đó, có thể chẩn đoán sớm, đưa ra các biện pháp can thiệp và điều trị kịp thời nhằm hạn chế các rối loạn về thể chất và tinh thần, giảm thiểu tỷ lệ tử vong sơ sinh, giảm gánh nặng cho gia đình và xã hội.

2. Các bệnh được khuyến cáo sàng lọc sơ sinh hiện nay
Hiện nay, các bệnh được khuyến cáo sàng lọc sơ sinh bởi Bộ Y tế gồm: suy giáp bẩm sinh, thiếu men G6PD, tăng sản thượng thận bẩm sinh, rối loạn chuyển hóa; khiếm thính bẩm sinh và tim bẩm sinh.
2.1. Suy giáp bẩm sinh
Suy giáp bẩm sinh là tình trạng bệnh lý gây ra do thiếu hụt hoàn toàn hoặc một phần hormon tuyến giáp ngay sau sinh. Hormone tuyến giáp đóng vai trò quan trọng trong quá trình chuyển hóa của cơ thể và sự phát triển não bộ, do đó trẻ suy giáp trạng bẩm sinh có thể biểu hiện ở nhiều cơ quan khác nhau, trong đó nghiêm trọng nhất là chậm phát triển trí tuệ và chậm phát triển thể chất.
Giai đoạn đầu biểu hiện của suy giáp bẩm sinh tương đối mờ nhạt và dễ bị bỏ qua, các biểu hiện chủ yếu gồm: trẻ sơ sinh ít vận động, ngủ nhiều; thờ ơ, táo bón kéo dài; không linh hoạt với tiếng động; bú ít, có khi bỏ bú, ít khóc, tiếng khóc khàn; lưỡi to bè, thò ra ngoài; thoát vị rốn; vàng da sơ sinh kéo dài, da khô. Nếu được phát hiện sớm ở giai đoạn này, và điều trị bằng hormone thay thế kịp thời, trẻ có thể phát triển hoàn toàn bình thường.
Giai đoạn muộn hơn, bệnh có thể có các biểu hiện rõ ràng hơn, tuy nhiên ở giai đoạn này hầu hết bệnh nhân đã có những biến chứng không hồi phục như chậm phát triển trí tuệ, và lùn. Ngoài ra, các biểu hiện khác có thể gặp gồm: bộ mặt suy giáp; lưỡi to, dày; cổ ngắn; khàn giọng, phù niêm; ngủ nhiều; mệt mỏi.
2.2. Tăng sản thượng thận bẩm sinh (TSTTBS)
Tăng sản thượng thận bẩm sinh là bệnh di truyền lặn trên nhiễm sắc thể thường, do đột biến gen quy định các enzym cần thiết cho quá trình tổng hợp cortisol từ cholesterol ở tuyến vỏ thượng thận, dẫn tới thiếu hụt cortisol, aldosterol và tăng tổng hợp androgen. Trong đó, hay gặp nhất là đột biến gen CYP21A2, gây thiếu hụt enzym 21-hydroxylase, chiếm 95% các trường hợp. Ngoài ra, có thể gặp đột biến gen CYP11B1, CYP17A1, HSD3B2, và STAR, gây thiếu hụt lần lượt các enzym 11β-hydroxylase, 17α-hydroxylase, 3β-hydroxysteroid dehydrogenase, và TSTTBS thể tích tụ lipid.
Biểu hiện lâm sàng của tăng sản thượng thận bẩm sinh
Tăng sản thượng thận bẩm sinh được chia làm 2 thể lâm sàng chính, gồm thể cổ điển và thể không cổ điển.
Thể cổ điển:
Thể cổ điển được chia làm 2 nhóm nhỏ: thể nam hóa đơn thuần và thể mất muối.
– Thể mất muối: Bệnh xuất hiện sớm, trong vòng một vài tuần sau sinh do thiếu hụt hoàn toàn 21-OH với biểu hiện nôn, mất nước, bú kém, sút cân, tụt huyết áp, giảm Na+, tăng K+ máu. Nếu không được điều trị kịp thời có thể dẫn đến sốc giảm thể tích, thậm chí tử vong.
Bất thường cơ quan sinh dục ngoài:
Nữ giới: cơ quan sinh dục ngoài nam hóa ở các mức độ khác nhau: âm vật phì đại, hai môi lớn dính vào nhau.
Nam giới: cơ quan sinh dục ngoài bình thường khi sinh, sau 2 tuổi trẻ có biểu hiện dậy thì: dương vật lớn, da bìu sẫm màu.
– Thể nam hóa đơn thuần: Trẻ không có biểu hiện mất muối chỉ có bất thường cơ quan sinh dục ngoài.
Thể không cổ điển:
Thể này thường có biểu hiện muộn và kín đáo, chủ yếu là bất thường cơ quan sinh dục ngoài.
Trẻ trai: biểu hiện thường kín đáo, có thể có sạm da, phát triển sớm đặc tính sinh dục thứ phát như dương vật to, lông mu sớm, thể tích tinh hoàn tương ứng với tuổi.
Trẻ gái: rậm lông, có thể có âm vật phì đại nhẹ, mụn trứng cá, buồng trứng đa nang, vô sinh.

2.3. Thiếu men G6PD
Thiếu men G6PD là bệnh di truyền liên kết nhiễm sắc thể giới tính X, thường gặp ở trẻ trai hơn trẻ gái. Bệnh gây ra do đột biến gen G6PD, gây mất hoặc giảm khả năng tổng hợp enzym glucose-6-phosphat dehydrogenase (G6PD), dẫn tới màng tế bào hồng cầu dễ vỡ khi tiếp xúc với các loại thuốc, hoá chất có tính oxy hóa, thức ăn hoặc khi bị nhiễm trùng, gây ra các cơn tan máu cấp.
Trẻ sơ sinh bị thiếu men G6PD có thể xuất hiện tình trạng vàng da ngay sau sinh, nếu không được phát hiện và điều trị kịp thời có thể dẫn tới tổn thương não không hồi phục, gây biến chứng bại não, thậm chí tử vong.
Trẻ sau giai đoạn sơ sinh và người lớn thiếu men G6PD thường có sức khỏe bình thường, tuy nhiên, khi người bệnh tiếp xúc với một số loại thuốc, thức ăn và hóa chất có chứa các chất oxy hóa hoặc nhiễm trùng; có thể xuất hiện các cơn tan máu cấp với biểu hiện: Da xanh; mệt mỏi, chóng mặt; tim đập nhanh; thở nhanh; vàng da, vàng mắt; đau lưng, đau bụng; nước tiểu sẫm màu.
2.4. Rối loạn chuyển hóa bẩm sinh
Rối loạn chuyển hóa bẩm sinh là nhóm gây ra do thiếu hụt các enzym, receptor, protein vận chuyển hoặc các yếu tố đồng vận trong quá trình chuyển hóa axit amin, axit béo và axit hữu cơ,… Từ đó ảnh hưởng đến chu trình tổng hợp hoặc thoái hóa của các chất trong cơ thể, tạo ra các sản phẩm chuyển hóa bất thường, gây độc tế bào, suy chức năng các cơ quan, thậm chí có thể tử vong nếu không được chẩn đoán và điều trị kịp thời, một số báo cáo cho thấy tỷ lệ tử vong do rối loạn chuyển hóa có thể lên tới 50%.
Các nhóm bệnh rối loạn chuyển hóa thường gặp gồm:
– Rối loạn chuyển hóa axit amin, chu trình ure
– Rối loạn chuyển hóa axit béo
– Rối loạn chuyển hóa axit hữu cơ
– Rối loạn chuyển hóa carbohydrate
– Rối loạn dự trữ thể tiêu bào: Pompe, MPS, Gaucher, Fabry
Biểu hiện rối loạn chuyển hóa:
Trong giai đoạn mang thai, thai hấp thu các chất dinh dưỡng đã được chuyển hóa từ cơ thể mẹ, nên bệnh chưa ảnh hưởng đến cơ thể thai. Sau khi sinh, trẻ bắt đầu bú mẹ hoặc ăn sữa ngoài và hệ tiêu hóa của trẻ bắt đầu hoạt động, các chất dinh dưỡng này không được chuyển hóa hoàn toàn, tạo ra các sản phẩm chuyển hóa trung gian gây độc cho các mô cơ quan trong cơ thể, lúc này, triệu chứng bệnh mới được thể hiện ra ngoài.
Biểu hiện của loạn chuyển hóa thay đổi tùy theo từng thể bệnh khác nhau. Tuy nhiên, đặc điểm chung của rối loạn chuyển hóa là xuất hiện sớm, có thể ngay sau sinh, khi trẻ bắt đầu bú mẹ và diễn biến rất nhanh.
Giai đoạn sơ sinh trẻ có thể có biểu hiện:
– Trẻ li bì, bỏ bú, bú kém, nôn.
– Rối loạn nhịp, thở nhanh, suy hô hấp.
– Sốt, bụng chướng.
– Nước tiểu và mồ hôi có mùi hôi bất thường.
– Tiêu chảy, mất nước dễ nhầm với tiêu chảy cấp.
– Trường hợp rối loạn chuyển hóa nặng, trẻ có thể rối loạn tri giác, hôn mê, co giật thậm chí tử vong.
Trẻ lớn hơn có thể có các biểu hiện:
– Đột tử
– Nôn, mất nước tái phát không rõ nguyên nhân
– Bệnh lý não, co giật, giảm trương lực cơ không rõ nguyên nhân
– Hạ đường huyết không rõ nguyên nhân
– Sụt cân, chậm phát triển thể chất
– Bệnh cơ tim
– Suy gan, vàng da kéo dài
– Suy thận cấp
– Chậm phát triển tâm thần vận động
– Bộ mặt thô bất thường hoặc bất thường xương
– Người bệnh sẽ tử vong trong các đợt cấp hoặc có di chứng thần kinh nếu không được chẩn đoán đúng và điều trị kịp thời.
Nếu được phát hiện trước khi có triệu chứng thì tỉ lệ sống và phát triển bình thường lên đến 80%.
3. Quy trình sàng lọc sơ sinh
Sàng lọc trên mẫu giấy thấm khô
– Đối tượng sàng lọc: tất cả các trẻ sơ sinh.
– Thời điểm: Sàng lọc sơ sinh có thể tiến hành khoảng 2-7 ngày sau sinh, trong đó thời điểm tốt nhất là khoảng 48-72 giờ sau sinh.
– Bệnh phẩm: 3-5 giọt máu gót chân của trẻ được thu vào giấy thấm chuyên dụng, để khô và mang đi xét nghiệm. Về bản chất, có thể lấy máu ở bất kỳ bộ phận nào để thực hiện xét nghiệm, tuy nhiên, ưu tiên lấy máu là gót chân vì gót chân là nơi có lượng máu dồi dào đủ để thực hiện xét nghiệm, đồng thời đây là nơi kém nhạy cảm hơn so với các bộ phận khác của cơ thể nên khi lấy máu sẽ giúp trẻ ít đau hơn.
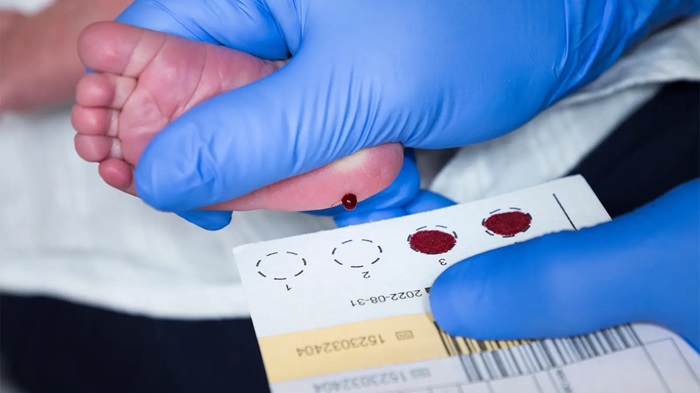
– Bảo quản mẫu:
+ Sau khi lấy mẫu máu sơ sinh, giấy thấm máu phải được để khô tự nhiên ở nhiệt độ phòng ít nhất 4 giờ trên bề mặt phẳng và không thấm nước; không được tiếp xúc với nguồn nhiệt và tiếp xúc trực tiếp với ánh sáng mặt trời; tránh để gần bất kỳ chất nào có mùi như sơn, véc-ni, các loại bình phun hoặc thuốc xịt côn trùng; không chạm vào và làm bẩn các giọt máu trên giấy thấm.
+ Giấy thấm máu được xếp so le đảm bảo các ô máu khô trong các mẫu liền kề không tiếp xúc với nhau và đặt trong phong bì chống ẩm.
+ Giấy thấm máu nên được gửi đi để làm xét nghiệm sàng lọc trong vòng 24 giờ kể từ khi lấy mẫu máu.
– Phương pháp sàng lọc:
+ Suy giáp trạng bẩm sinh: xét nghiệm định lượng TSH (Thyroid Stimulating Hormone) trong giấy thấm máu khô để sàng lọc. Xét nghiệm sàng lọc được coi là dương tính khi TSH tăng.
+Tăng sản thượng thận bẩm sinh: xét nghiệm định lượng 17-OHP (17- Hydroxyprogesterone) trong giấy thấm máu khô để sàng lọc. Xét nghiệm sàng lọc được coi là dương tính khi 17-OHP tăng (>75ng/ml).
+Thiếu men G6PD (enzyme Glucose 6-Phosphate Dehydrogenase): đo hoạt độ men G6PD trong thẻ thấm máu khô để sàng lọc. Xét nghiệm được coi là dương tính khi hoạt độ G6PD giảm.
+Các bệnh rối loạn chuyển hóa bẩm sinh acid amin, acid hữu cơ, acid béo và rối loạn dự trữ thể tiêu bào: Sàng lọc bằng phương pháp khối phổ đôi MSMS.
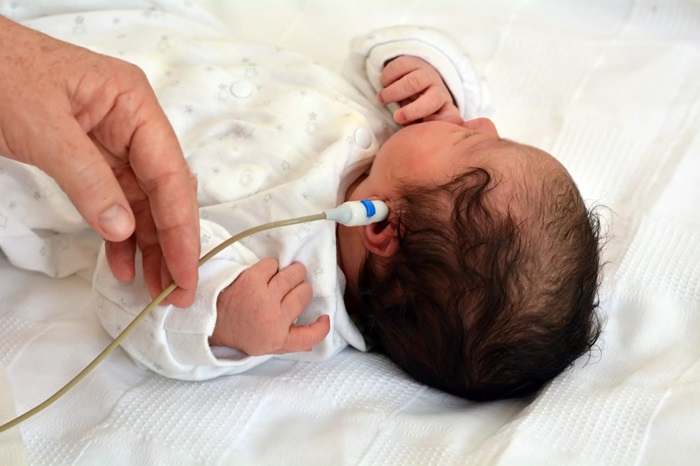
Sàng lọc khiếm thính bẩm sinh: Đo âm ốc tai OAE.
Sàng lọc tim bẩm sinh: Đo độ bão hòa oxy máu qua da.
4. Tư vấn kết quả
Những trẻ có kết quả sàng lọc âm tính không cần can thiệp gì thêm, chỉ cần theo dõi, chăm sóc, bổ sung dinh dưỡng và các yếu tố vi lượng như bình thường.
Những trẻ có kết quả sàng lọc dương tính, cần được thăm khám bởi các các bác sĩ chuyên khoa nhằm khẳng định chẩn đoán và đưa ra phương pháp điều trị kịp thời.
Đối với những trẻ mang bất thường bẩm sinh do nguyên nhân di truyền (tăng sản thượng thận bẩm sinh, thiếu men G6PD, rối loạn chuyển hóa), cần được tư vấn di truyền với bác sĩ chuyên khoa, tiến hành xét nghiệm để khẳng định bệnh, từ đó xét nghiệm tìm đột biến gen gây bệnh. Tư vấn di truyền trong gia đình và thực hiện xét nghiệm tìm đột biến cho bố, mẹ, anh chị em của bệnh nhân (nếu có) để xác định người bệnh, người mang gen, đánh giá nguy cơ sinh con mắc bệnh ở lần mang thai tiếp theo, và tư vấn phòng bệnh bằng chẩn đoán trước sinh/ chẩn đoán tiền làm tổ thích hợp.
Nếu có bất cứ thắc mắc nào cần tư vấn và giải đáp liên quan đến sàng lọc sơ sinh cần được Bác sĩ Phương Hoa hỗ trợ, vui lòng liên hệ tại đây.

Bác sĩ Phương Hoa
Chuyên gia di truyền y học
Liên hệ với bác sĩ
Website này được xây dựng với mong muốn lan tỏa những thông tin hữu ích trong lĩnh vực di truyền học, trở thành kênh kết nối chuyên môn giữa các bác sĩ, chuyên gia y tế nhằm mang lại sự hỗ trợ tốt nhất cho người bệnh.