Hội chứng Marfan (Marfan syndrome – MFS) là một rối loạn di truyền ảnh hưởng tới các mô liên kết của cơ thể, các bộ phận góp phần tạo hình dạng và tính linh hoạt, bền vững. Do đó hội chứng Marfan có biểu hiện lâm sàng ở nhiều bộ phận của cơ thể như cơ, mạch máu, van tim và xương. Biểu hiện lâm sàng của người mắc hội chứng Marfan là rất khác nhau và biểu hiện đe dọa tính mạng nhất có liên quan đến các biến chứng tim mạch bao gồm sa van hai lá, suy động mạch chủ, giãn gốc động mạch chủ và bóc tách động mạch chủ. Vì vậy chẩn đoán sớm có vai trò quan trọng trong kế hoạch điều trị và dự phòng.
1. Hội chứng Marfan là gì?
MFS hay hội chứng Marfan là một rối loạn di truyền trội do đột biến gen FBN1 nằm trên nhiễm sắc thể số 15 vị trí 15q21.1 mã hóa protein fibrillin-1 gây ra.
Năm 1986, bác sĩ nhi khoa người Pháp, Antoine Bernard-Jean Marfan đã có những mô tả đầu tiên về bệnh lý này. Đến đầu những năm 1990, nghiên cứu của Dietz và Pyeritz đã xác định các đột biến quan trọng đối với gen FBN1 mã hóa một loại protein fibrillin-1 liên quan đến hội chứng Marfan.
MFS tương đối ít gặp, tỷ lệ mắc khoảng 1/5000, không ảnh hưởng bởi chủng tộc hoặc vị trí địa lý.
2. Triệu chứng ở người mắc hội chứng Marfan
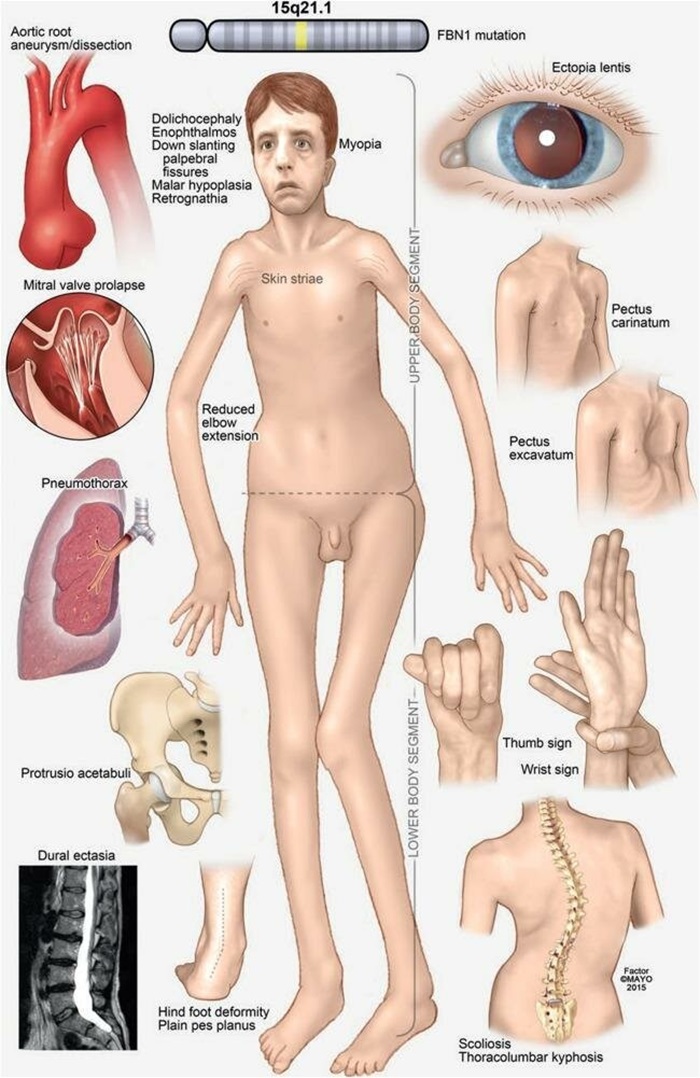
Rối loạn mô liên kết trong hội chứng Marfan gây ảnh hưởng đến nhiều hệ thống cơ quan bao gồm hệ thống xương, phổi, mắt, thần kinh trung ương và tim mạch… của cơ thể. Về mặt lâm sàng, bệnh này biểu hiện đa dạng, khác nhau trên các bệnh nhân.
- Hệ xương: vóc dáng gầy; chân tay dài, mảnh khảnh không cân xứng do xương dài phát triển quá mức. Lồng ngực biến dạng (lõm vào hoặc nhô) do xương sườn phát triển quá mức. Khuôn mặt khác biệt bao gồm hộp sọ dài và hẹp, mắt sâu, hàm nhỏ bất thường có thể lõm vào, xương gò má phẳng và mắt xếch xuống, vòm miệng cong cao, răng mọc chen chúc nhau và sai khớp cắn.
- Tim mạch: san van 2 lá; sa van 3 lá; phình, bóc tách động mạch chủ.
- Mắt: cận thị; loạn thị; lệch, đục thể thủy tinh; tăng nhãn áp; giảm sản mống mắt.
- Phổi: Tràn khí màng phổi, xẹp phổi.
- Thần kinh: Giãn màng cứng.
- Khác: thoát vị bẹn, thoát vị rốn, các khớp linh hoạt hơn bình thường…
3. Nguyên nhân gây ra hội chứng Marfan
Hội chứng Marfan do đột biến gen FBN1 nằm trên nhiễm sắc thể số 15, mã hóa tổng hợp protein fibrillin-1. Những đột biến gây bệnh trên gen FBN1 dẫn đến giảm hoặc mất tổng hợp, chức năng của fibrillin-1, hình thành cấu trúc của vi sợi liên kết các tế bào, duy trì hình dạng và tính bền vững của cấu trúc.
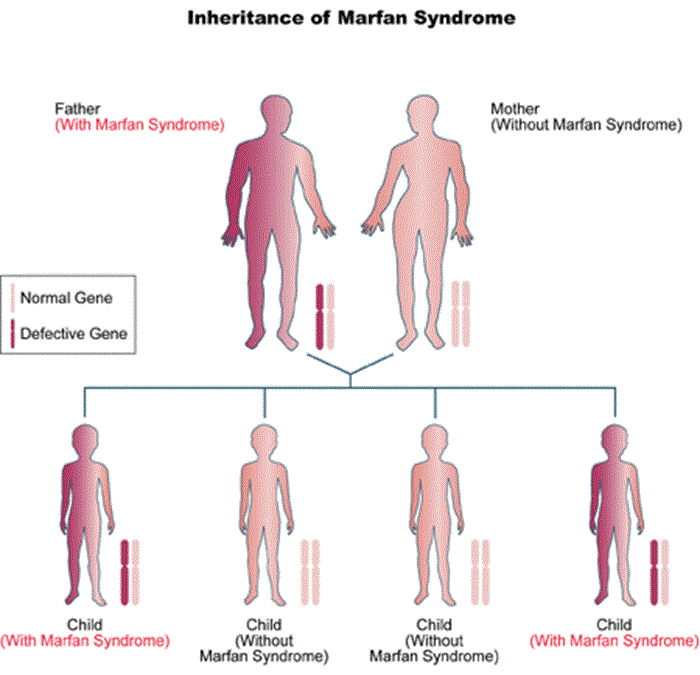
Hội chứng Marfan di truyền trội trên nhiễm sắc thể thường. Bệnh biểu hiện khi chỉ một bản sao của gen bị đột biến, không phân biệt nam nữ. Do đó, 50% con có thể bị ảnh hưởng nếu bố hoặc mẹ có mang một gen đột biến. Ngoài ra, khoảng hơn 25% các trường hợp mắc hội chứng Marfan là do đột biến mới phát sinh (de novo).
4. Hội chứng Marfan được chẩn đoán như thế nào?
Chẩn đoán được thực hiện dựa trên bệnh sử của bệnh nhân và tiền sử gia đình, đánh giá triệu chứng lâm sàng và xét nghiệm chuyên biệt đánh giá chức năng (siêu âm tim, cộng hưởng từ, điện tâm đồ…) và xét nghiệm di truyền. Tình trạng động mạch chủ ngực, lệch thủy tinh thể và xét nghiệm di truyền FBN1, là tiêu chí chính chẩn đoán MFS
Các xét nghiệm di truyền đóng vai trò chẩn đoán nguyên nhân di truyền, cũng như chẩn đoán phân biệt với các hội chứng khác có triệu chứng tương tự. Tuy nhiên không phải tất cả các thay đổi trên gen FBN1 đều gây bệnh, và kết quả di truyền âm tính không giúp loại trừ bệnh do vậy bệnh nhân cần được tư vấn bởi bác sĩ di truyền kết hợp đặc điểm lâm sàng.
Các xét nghiệm di truyền có thể chỉ định trong chẩn đoán hội chứng này: giải trình tự Sanger, giải trình tự gen thế hệ mới (NGS) (xác định đột biến điểm trên gen FBN1), MLPA, Microarray (mất đoạn NST số 15 chứa gen FBN1)…
5. Cách điều trị hội chứng Marfan
Hiện tại không có cách chữa trị hội chứng Marfan. Điều trị tập trung vào việc kiểm soát các triệu chứng và giảm nguy cơ biến chứng.
5.1. Vấn đề tim mạch
Hội chứng Marfan có thể gây ra các vấn đề nghiêm trọng về tim, có thể gây tử vong, phải kiểm tra sức khỏe thường xuyên với bác sĩ tim mạch.
- Thuốc: thuốc chẹn beta giúp làm chậm nhịp tim và giảm lực co bóp tim, từ đó giúp làm chậm quá trình giãn nở của động mạch chủ. Nếu bạn không thể dùng thuốc chẹn beta, bạn có thể được kê đơn thuốc ức chế thụ thể angiotensin (ARB).
- Phẫu thuật: loại phẫu thuật tim phổ biến nhất được thực hiện trên những người mắc hội chứng Marfan là phẫu thuật thay thế một phần động mạch chủ bị phì đại.
5.2. Vấn đề về xương khớp
- Khớp lỏng, viêm đau: Tập thể dục vừa phải, có thể dùng các thuốc giảm đau như acetaminophen và thuốc chống viêm không steroid (NSAID) theo đơn của bác sĩ.
- Vẹo cột sống: trẻ em vẫn đang phát triển, có thể nên đeo nẹp lưng, ngăn chặn tình trạng bệnh trở nên trầm trọng hơn. Phẫu thuật cần thiết khi cột sống cong từ 40 độ trở lên.
- Ngực lồi lõm: Phẫu thuật nâng xương ức và xương sườn giảm áp lực phổi.
- Vật lý trị liệu: tập thể dục, xoa bóp và tập vận động để thúc đẩy quá trình chữa lành và cải thiện phạm vi chuyển động khớp và tăng cường cơ bắp. Tránh hoạt động thể thao mạnh gây áp lực hệ thống tim mạch.
5.3. Vấn đề về mắt
- Đục thể thủy tinh: Phẫu thuật thay thế thể thủy tinh nhân tạo.
- Tăng nhãn áp: Các lựa chọn điều trị bao gồm thuốc nhỏ mắt, điều trị bằng laser hoặc phẫu thuật, ngăn ngừa bệnh trở nặng hơn gây mất thị lực.
- Hỗ trợ tâm lý.
- Hỗ tư vấn từ bác sĩ và các nhóm hỗ trợ xã hội (Marfan Trust…).
6. Tiên lượng khi mắc hội chứng Marfan
Do những tiến bộ y học (đặc biệt là phẫu thuật tim), tuổi thọ của những người mắc hội chứng Marfan bắt đầu tăng vào cuối những năm 1970. Trong quá khứ, tuổi thọ là 32 năm. Ngày nay, một số người mắc hội chứng Marfan có thể sống qua tuổi 72. Chẩn đoán khi còn trẻ là tốt nhất vì bệnh có thể tiến triển và gây ra nhiều rủi ro.
7. Cách phòng tránh hội chứng Marfan
Phòng bệnh tiến triển nặng: Các biến chứng của hội chứng Marfan có thể được ngăn ngừa nếu được chăm sóc thích hợp. Quản lý hội chứng Marfan bao gồm sự kết hợp giữa hành vi lối sống và phương pháp điều trị y tế. Mục đích của các hành vi lối sống là giảm căng thẳng cho tim và phổi. Các phương pháp điều trị y tế theo dõi các triệu chứng nhẹ, ngăn ngừa tiến triển và can thiệp thuốc hoặc phẫu thuật các triệu chứng nặng. Do đó người bệnh cần tái khám định kỳ và được theo dõi và quản lý phối hợp của bác sĩ chuyên khoa. Hành vi lối sống chọn những hoạt động nhẹ nhàng như đi bộ, bơi,… tránh những hoạt động nặng như tập tạ, bóng đá…

Không có cách nào để ngăn ngừa hội chứng Marfan do đột biến mới phát sinh. Cặp vợ chồng đã sinh con mắc hội chứng Marfan cần được khám và tư vấn di truyền để xác định nguyên nhân do bố/mẹ mang gen hay đột biến mới. Nếu đột biến mới xảy ra, tỷ lệ sinh con tái mắc hội chứng này là khoảng 1%, gia đình cần được gặp Bác sĩ di truyền để chuẩn bị cho lần mang thai tiếp theo.
Người mắc hội chứng Marfan có 50% nguy cơ truyền gen bất thường sang con. Do đó bệnh nhân và gia đình cần tư vấn di truyền, chẩn đoán tiền làm tổ, chẩn đoán trước sinh để ngăn ngừa truyền bệnh cho thế hệ tiếp theo.
Nếu có thắc mắc cần bác sĩ Phương Hoa giải đáp hoặc tư vấn về hội chứng Marfan, vui lòng điền thông tin tại đây.

Bác sĩ Phương Hoa
Chuyên gia di truyền y học
Liên hệ với bác sĩ
Website này được xây dựng với mong muốn lan tỏa những thông tin hữu ích trong lĩnh vực di truyền học, trở thành kênh kết nối chuyên môn giữa các bác sĩ, chuyên gia y tế nhằm mang lại sự hỗ trợ tốt nhất cho người bệnh.